O agravamento do conflito público-privado no Serviço Nacional de
Saúde aumenta ineficiências e custos
RESUMO DESTE ESTUDO
Neste momento coexistem no SNS três sistemas de gestão diferentes
que agravam o conflito público-privado e, consequentemente,
também as ineficiências e custos.
O primeiro sistema de gestão, ainda dominante, é o sistema
público administrativo da saúde que coexiste com uma elevada
promiscuidade público privado. A provar isso estão os seguintes
factos:
(1) Permissão dada por lei (nº 6, Base XXXII, da Lei de
Bases da Saúde) do exercício da medicina privada a certos
profissionais dentro mesmo das instalações hospitalares;
(2) A
maioria dos directores de serviços, uma pedra chave em toda a
organização hospitalar, terem consultórios concorrentes
privados ou trabalharem para empresas privadas, em muitos casos, grandes grupos
privados concorrentes;
(3) A baixíssimo produtividade de alguns
profissionais de saúde (por ex., num dos hospitais do distrito de
Coimbra, três oftalmologistas realizaram 300 operações a
cataratas por ano, enquanto um outro sozinho realizou 600
operações), coexistindo com casos de muitos profissionais
sentirem-se frustrados porque as condições organizacionais que
lhes são impostas os impedem de fazer mais;
(4) A elevadíssima
despesa com medicamentos por habitante em Portugal muito superior à
verificada na maioria dos países mais desenvolvidos da União
Europeia (de acordo com a OCDE, a despesa com medicamentos em Portugal por
habitante é superior em 24% à da Finlândia, em 55%
à da Dinamarca, em 19% à da Inglaterra, etc.);
(5) O SNS vai gastar
em 2006 mais de 681 milhões de euros com o pagamento a privados pela
realização de meios complementares de diagnósticos e
terapêutica, quando existem em muitos hospitais públicos
inúmeros laboratórios que estão em grande parte
subutilizados, como sucede com os 27 laboratórios e 25 unidades
técnicas diagnosticas e de terapêutica que existem no Hospital de
Santa Maria.
O segundo sistema de gestão que existe no SNS é a gestão
privada com fins lucrativos de instalações adquiridas com fundos
públicos ou de serviços clínicos pagos pelo
orçamento do Estado. São exemplos os casos do Hospital Amadora
– Sintra e da convenção com médicos privados na R.A.
da Madeira. No primeiro caso o conflito público-privado é
permanente e já determinou custos elevados para o Orçamento do
Estado. No segundo caso, ele tem-se traduzido por elevados custos para os
utentes. Em 1978, primeiro ano em que vigorou a convenção, os
utentes tiveram de pagar por cada consulta uma importância que variou
entre 300$00 e 500$00, sendo depois reembolsados pelo governo regional em
250$00, ou seja, a comparticipação variava entre 83% e 50%. Em
2005, cada consulta custou ao utente 50 euros, e o governo regional apenas
reembolsou entre 20,45 euros e 7,5%, ou seja, o utente tem de suportar entre
61% e 85% do preço da consulta. Estima-se que, em 2005, a
população da RA da Madeira tenha sido obrigada a pagar cerca de
4,7 milhões de euros com consultas, enquanto o governo regional
suportou somente 2,8 milhões o que prova que, nesta área, a
saúde deixou de ser tendencialmente gratuita como estabelece a
Constituição da República. Dentro da gestão privada
das unidades de saúde com objectivos lucrativos, interessa ainda referir
as chamadas Parcerias Público Privadas (PPP). O que está a
suceder com o Hospital PPP para Loures permite já ter uma ideia concreta
de
quanto custará esta solução para o OE. O chamado
preço do comparador público para este Hospital era de 800
milhões de euros para os dois contratos; concorreram 4 grandes grupos
privados, sendo o preço mais elevado apresentado de 1.073 milhões
de euros. No entanto, no Relatório do Orçamento do Estado para
2006, aparece previsto para este hospital o valor de 1.744,3 milhões de
euros, ou seja, mais 62,5% que o preço mais elevado apresentado pelos
grupos privados que concorreram.
Finalmente, o terceiro sistema de gestão em franco desenvolvimento no
seio do SNS, é a empresarialização, ou a gestão
economicista da saúde. No XII Congresso de Medicina da Ordem dos
Médicos, o presidente da Entidade Reguladora da Saúde, nomeado
pelo actual governo, afirmou que a "gestão empresarial potencia
desvios ao interesse público, ao focalizar-se nos objectivos de
rentabilidade e sustentabilidade financeira". E que os profissionais de
saúde corriam diversos riscos como consequência deste tipo de
gestão. Numa análise que fizemos aos contratos programa para 2006
assinados por 19 Hospitais EPE concluímos que eles deviam receber
mensalmente, de acordo com os contratos assinados, 101,1 milhões de
euros, mas que estavam a receber mensalmente apenas 81,6 milhões de
euros, ou seja, menos 19,5 milhões de euros por mês. Este facto
– receber apenas 80,7% daquilo que estava acordado –
determina que estes hospitais estejam a viver sob a ameaça continua do
estrangulamento financeiro, e que a preocupação de
redução de custos se sobreponha a quaisquer critérios de
natureza clínica, passando estes necessariamente para segundo plano, com
consequências graves na qualidade do serviço de saúde
prestado à população.
|
Neste momento, no seio do Serviço Nacional de Saúde (SNS),
coexistem três sistemas de gestão diferentes, Em todos eles o
conflito público-privado é visível. Esses três
sistemas de gestão, são:
(1) Gestão pública administrativa da saúde coexistindo com
elevada promiscuidade público-privado;
(2) Gestão e exploração de
instalações e equipamentos adquiridos com fundos públicos
e de serviços clínicos pagos pelo Orçamento do Estado por
entidades privadas com fins lucrativos;
(3) Empresalização, ou gestão economicista da saúde.
Analisemos como é que cada um destes sistemas de gestão, que
coexistem neste momento no seio do SNS, alguns deles em franco desenvolvimento
(nomeadamente o segundo e o terceiro) estão a contribuir para agravar o
conflito de interesses público-privado. Para além disso,
interessa igualmente esclarecer porque razão a
privatização da saúde, por ex., através da entrega
da exploração de unidades de saúde pública a
privados, ou por meio das chamadas Parcerias Público Privadas ou ainda
com base em convenções com privados, contribuirá para
aumentar os custos da saúde em Portugal tanto para o Estado como para os
utentes.
A GESTÃO PÚBLICA ADMINISTRATIVA DA SAÚDE COEXISTINDO COM A
PROMISCUIDADE PÚBLICO-PRIVADO ESTÁ A DETERMINAR ELEVADOS
INEFICIÊNCIAS E CUSTOS PARA O SNS
O sistema de gestão público administrativo da saúde foi e
é ainda o dominante no SNS. Este sistema permitiu, por um lado, ao
nosso País obter importantes ganhos na saúde (por ex., entre 1970
e 2003, a taxa de mortalidade infantil diminuiu, em Portugal, de 55,1% para
apenas 4,1%, enquanto na Alemanha baixou de 22,5% para 4,2%; na Dinamarca
passou de 14,1% para 4,4%; nos Estados Unidos diminuiu de 20% para 7%; etc.) e,
por outro lado, que Portugal fosse considerado por organismos internacionais,
como a OCDE, um dos países possuidores de um dos melhores sistemas de
saúde, nomeadamente no campo da acessibilidade e equidade.
No entanto, apesar destes avanços importantes, o Tribunal de Contas, em
auditoria que fez ao Serviço Nacional de Saúde em 2003, conclui
que "o desperdício de recursos financeiros no Serviço
Nacional de Saúde atinge, pelo menos, 25% do montante afectado à
saúde" (Regulação da Saúde, Rui Nunes,
pág. 39). O prof. Manuel Antunes, na intervenção que fez
na "workshop" sobre a Gestão Hospitalar, referiu que o
desperdício deve atingir, neste momento, já 30%. No entanto,
mesmo os 25% já significam que em 2006, tomando como base os valores do
Orçamento do SNS para este ano, um desperdício de recursos
financeiros superior a 2.000 milhões de euros.
Esta elevada ineficiência na utilização dos recursos
financeiros resulta fundamentalmente dos seguintes factos: (1) A
existência de uma gestão que não é orientada pelos
princípios da eficiência, da eficácia, e da
responsabilização, que não fixa objectivos claros para
cada unidade de saúde, quer a nível de toda a unidade, quer a
nível de cada serviço, quer mesmo a nível dos
profissionais, não existindo depois qualquer avaliação
efectiva de desempenho e, consequentemente, não havendo também
qualquer responsabilização pelo incumprimento dos objectivos; (2)
A existência de hospitais e centros de saúde com estruturas
totalmente inadequadas para responder às necessidades actuais (por ex.,
no Hospital de Santa Maria as unidades de internamento geral têm apenas,
cada uma delas, 22 camas, quando o aconselhável seria 30 camas; esta
diferença determina que sejam necessários mais 50 médicos
e mais 200 enfermeiros, o que não aconteceria se as unidades fossem de
30 camas); (3) A existência de hospitais que estão
sobredimensionados para a população que abrangem (ex. Centro
Hospitalar Médio Tejo), o que determina que existam vários
serviços subutlizados; (4) A aposta numa medicina essencialmente
curativa (hospitais), em prejuízo da promoção da
saúde (cuidados primários e continuados), o que significa que o
País, com poucos recursos como é o nosso, aposta fundamentalmente
numa medicina cara (em 2006, 51% do orçamento do SNS é destinado
aos Hospitais, enquanto as ARS, de que dependem os Centros de Saúde,
recebem apenas 49%; em 2004, 16.188 médicos do SNS estavam colocados
nos Hospitais, enquanto nos Centros de Saúde existiam apenas 7.377
médicos) ; (5) Assimetrias regionais também muito grandes a
nível de cobertura do País em termos de saúde (em 2004,
apesar de na região de Lisboa viver apenas 26% da
população portuguesa tinha 38,7% do total de médicos; por
outro lado, o Alentejo com 7,3% da população tinha apenas 3,9%
dos médicos).
A juntar a tudo isto, tem existido e mesmo tem-se desenvolvido no seio do
próprio SNS, com o beneplácito dos sucessivos governos, os quais
têm permitido tal situação, uma elevada promiscuidade
público – privada, que corrói como uma cancro todo o SNS,
determinando elevada subutilização de recursos e mesmo o seu
descrédito aos olhos de muitos portugueses.
O reconhecimento desta grave situação, que se tem perpetuado ao
longo dos anos, levou o prof. Manuel Antunes, um conhecedor do sector, a
escrever no seu livro " A doença da saúde" que "a
promiscuidade entre os dois sectores é a principal causa da falta de
produtividade nos serviços hospitalares" (pág. 46).
A provar isso está também a permissão dada por lei
(nº 6, Base XXXII, da Lei de Bases da Saúde) do exercício da
medicina privada a certos profissionais dentro mesmo das
instalações hospitalares; como prova também disso
interessa referir que a maioria dos directores de serviços, uma pedra
chave em toda a organização hospitalar, têm
consultórios concorrentes privados ou trabalham para empresas privadas,
em muitos casos, grandes grupos privados concorrentes; a provar isso
está igualmente a baixíssima produtividade de alguns
profissionais de saúde (por ex., num dos hospitais do distrito de
Coimbra três oftalmologistas realizaram 300 operações a
cataratas por ano, e um outro conseguiu sozinho fazer 600
operações), enquanto em outros casos muitos profissionais
sentem-se frustrados porque as condições organizacionais que lhes
são impostas os impedem de fazer mais.
A PROMISCUIDADE PÚBLICO-PRIVADO QUE EXISTE NO SNS DETERMINA ELEVADOS
CUSTOS COM MEDICAMENTOS, E COM MEIOS COMPLEMENTARES DE DIAGNÓSTICO
Mas não é apenas no campo referido anteriormente, que a
promiscuidade público-privado é visível, e está a
determinar elevadíssimos custos para o SNS e para os portugueses. Isso
também se revela no facto de que o consumo de medicamentos por habitante
em Portugal é muito superior ao verificado em muitos dos países
mais desenvolvidos da União Europeia, como provam os dados da OCDE
constantes do quadro seguinte.
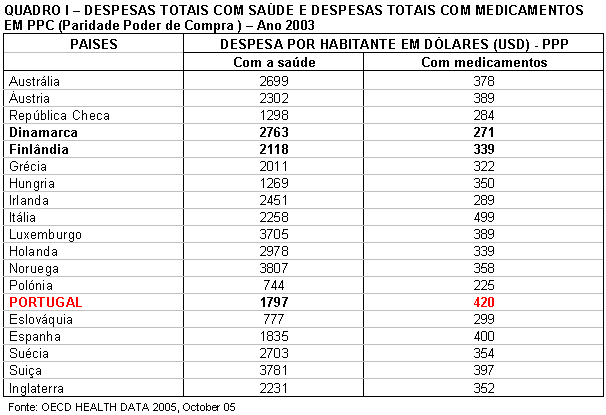
Com excepção da Itália, Portugal é o país
onde a despesa de medicamentos por habitante é mais elevado. Tal facto
resulta, por um lado, de preços por vezes muito mais elevados do que os
praticados em alguns dos países mais desenvolvidos da União
Europeia e, por outro lado, como consequência da forte pressão dos
laboratórios, feita através de um marketing agressivo que muitas
vezes não olha a meios para aumentar as vendas, que acaba por
condicionar a própria prescrição dos médicos. Por
ex., se a despesa por habitante em Portugal tivesse sido igual à
verificada na Finlândia, um país altamente desenvolvido e
competitivo, que está agora em "moda " em Portugal, o que
levou o 1º ministro Sócrates e parte do seu governo a deslocarem-se
propositadamente em missão de aprendizagem, Portugal teria poupado
só em medicamentos, num único ano, cerca de 843 milhões de
dólares PPC. E existem outros países altamente desenvolvidos,
como é a Dinamarca, cuja despesa com medicamentos por habitante ainda
é menor.
Para se poder ficar com uma ideia do que tudo isto custa ao SNS, basta dizer
que, de acordo com os dados fornecidos pelo ministro da Saúde durante o
debate do OE2006, em 2003, o SNS gastou com "produtos
farmacêuticos", "material de consumo clínico" e com
"produtos vendidos nas farmácias" 1.951,4 milhões de
euros e, em 2006, prevê gastar 2.347,6 milhões de euros, ou seja,
mais 20,3%. No mesmo período de tempo, as despesas com pessoal que tanto
preocupam este governo aumentarão 12,4%. Em euros, o aumento, entre 2003
e 2006, é o seguinte: (1) Despesas com medicamentos e material de
consumo clínico: +396,2 milhões euros; (2) Despesas com pessoal
+263,2 milhões de euros, ou seja, cerca de 66% do aumento verificado no
primeiro tipo de despesas.
Mas não é só a nível de medicamentos, que as
consequências da promiscuidade público – privado são
graves para o SNS. Em relação aos "Meios Complementares de
Diagnóstico e Terapêutico" (MCDT) os custos da promiscuidade
público – privado são igualmente pesados para o
Serviço Nacional de Saúde. Para concluir isso basta recordar o
caso do Hospital de Santa Maria, que é actualmente um Hospital EPE, que
possui 27 laboratórios e 25 unidades técnicas diagnosticas e de
terapêutica, e que apesar de possuir toda esta capacidade instalada,
suportando os seus elevados custos, mesmo assim, em 2004 por ex., este hospital
gastou cerca de 6,5 milhões de euros com MCDT mandados realizar no
exterior. E isto porque existem laboratórios do hospital que funcionam
apenas durante uma parte do dia. O seu aproveitamento pleno permitiria
certamente não só ao hospital reduzir significativamente aquela
despesa como também realizar muitas das análises e dos outros
meios complementares de diagnósticos prescritos pelos médicos dos
centros de saúde do distrito de Lisboa, poupando muitos milhões
de euros que o SNS tem de pagar a laboratórios privados. E de acordo com
os dados apresentados pelo ministro da Saúde aquando do debate do OE
estima-se que, em 2006, o SNS gaste com MCDT pagos a privados cerca de 681
milhões de euros.
GESTÃO E EXPLORAÇÃO PRIVADA DE UNIDADES DE SAÚDE E
PARCERIAS PÚBLICO PRIVADO NA SAÚDE COM OBJECTIVOS LUCRATIVOS
AGRAVARÁ AINDA MAIS OS CUSTOS DO SNS
Mas a baixa eficiência na utilização de meios que se
verifica actualmente no Serviço Nacional de Saúde, e os elevados
custos que resultam dessa situação, não é apenas
uma consequência da promiscuidade público-privado que se acabou de
referir. Ela também resulta da existência de outros sistemas de
gestão, que coexistem com o sistema público administrativo, ou
que estão neste momento em franco desenvolvimento no seio do SNS, e que
são, em si mesmo, portadores do agravamento do conflito público
– privado, o que acarretará inevitavelmente aumento significativo
de custos e também de ineficiências. E isto está a
verificar-se por mais que os seus defensores digam o contrário.
O primeiro desses sistemas é a gestão e exploração
de unidades de saúde, construídas com dinheiros públicos,
e de serviços clínicos pagos pelo SNS, por entidades privadas com
fins lucrativos.
O desenvolvimento de sistemas de gestão privados de unidades de
saúde pública com objectivos lucrativos no interior do SNS
é possível devido à existência de uma multiplicidade
de leis, que os governos do PS, incluindo o de Sócrates, sempre se
recusaram em revogar, defendendo-as mesmo e pondo-as em execução
como está a suceder actualmente.
E essas leis que permitem a entrega de unidades de saúde públicas
à exploração privada com objectivos lucrativos são
nomeadamente as seguintes: (1) A Lei de Bases da Saúde (Lei 48/90)
aprovada pelo governo PSD de Cavaco Silva ; (2) A nova Lei de gestão
hospitalar (Lei 27/2002) aprovada pelo governo PSD/PP; (3) A
resolução 9/2006 do governo de Sócrates, que permite a
criação de Unidades de Saúde Familiar do 5º
nível.
Assim, de acordo com a Base XXXVI da Lei de Bases da Saúde "podem
ser autorizados a entrega, através de contratos de gestão, de
hospitais e de centros de saúde do SNS a
outras entidades
ou, em regime de convenção, a grupos médicos".
É evidente, que "outras entidades", inclui grupos
económicos com objectivos lucrativos. Por outro lado, a chamada
"Nova lei de gestão hospitalar", no seu artº 10º
dispõe a "cessão ou exploração de um centro de
responsabilidade ou serviço de acção médica a
grupos de profissionais ou
entidades
públicas ou
privadas que demonstrem capacidade e competência técnica"
. É evidente que no grupo "entidades privadas que demonstrem
capacidade e competência técnica" caberão certamente,
entre outros, os "Mellos-Saúde". Finalmente, as chamadas
"Unidades de Saúde Familiar do 5º nível" previstas
na recente resolução 9/2006, não significa outra coisa que
a entrada de privados nos Centros de Saúde, com objectivos lucrativos,
agravando o conflito entre o interesse público do serviço de
saúde e o objectivo de obter lucros por parte desses grupos.
Um exemplo concreto é o caso do Hospital Amadora-Sintra, onde o
conflito público-privado é visível, o que tem determinado
dificuldades crescentes no controlo dos custos por parte do Estado, e causado
encargos acrescidos para o Estado, que acaba sempre por pagar contra os parecer
dos serviços técnicos como já sucedeu, o que custou ao
SNS milhões de euros,
Em relação às consequências da chamada medicina
convencionada, cujos custos são pagos pelo Estado e pelo utente
é paradigmático o exemplo daquilo que sucede já na R.A. da
Madeira. Nesta região existe uma convenção assinada entre
o governo regional e os médicos privados representados pela Ordem dos
Médicos. Os resultados desse acordo constam do quadro II.

Entre 1978 e 2005, o preço das consultas cobrado pelos médicos
convencionados aumentou, em média, 25 vezes, e a
comparticipação do governo regional que, em 1978, se situava
entre os 50% e 83%, baixou para apenas entre 15% e 40,9% do preço
cobrado pelo médico, tendo o resto de ser pago pelo utente. Para se
ficar com uma ideia do que isto representa em aumento de despesas para a
população da Madeira, basta ter presente o seguinte: segundo o
dr. Nélio Mendonça, ex-secretário regional dos Assuntos
Sociais e Saúde da RA da Madeira, em 2005 o número de consultas
em médicos convencionados foi praticamente igual às realizadas
nos serviços oficiais de saúde (respectivamente, 150.000 e
160.000). As 150.000 consultas dadas por médicos privados abrangidos
pela convenção devem ter custados aos utentes cerca de 4,7
milhões de euros e ao governo regional 2,8 milhões de euros.
Desta forma o governo regional da Madeira transferiu para os utentes a maior
parte do custo desta prestação de saúde, deixando a
saúde de ser tendencialmente gratuita, pelo menos nesta área, na
Região da Madeira como estabelece o artº 64 da
Constituição da República. Este exemplo concreto torna
claro as consequências da intervenção do chamado sector
convencionado ou privado da saúde no SNS.
Outra medida que determinará o agravamento significativo do conflito
público-privado no seio do SNS, com custos acrescidos para o
estado e utentes, são as chamadas parcerias público privadas.
Estas materializam-se através da assinatura de dois contratos entre o
Estado e os grandes grupos privados vencedores dos concursos: (1) Um para
construção do Hospital, que será pago pelo
Orçamento do Estado em 30 anos; (2) E outro contrato, com a
duração de 10 anos, para a exploração dos
serviços clínicos. Os 10 hospitais que estão previstos
serem construídos em regime de PPP abrangem 26% da
população portuguesa, o que significará que, para estes
portugueses, a prestação do serviço de saúde de
natureza curativa passará para o controlo de grandes grupos privados com
todos os inconvenientes que isso tem e que foram, em parte, já referidos
anteriormente, os quais decorrem fundamentalmente de serem entidades com
objectivos lucrativos, facto este que não se compadece com o tipo de
serviço previsto na Constituição da República.
Por outro lado, a entrega de uma parte muito importante do sector do SNS a
grandes grupos privados determinará despesas acrescidas para o Estado e
para os utentes. O que está a suceder com o Hospital PPP para Loures
mostra já de uma forma concreta o que acontecerá. O chamado
preço do comparador público para este Hospital era de 800
milhões de euros para os dois contratos; concorreram 4 grandes grupos
privados, sendo o preço mais elevado de 1.073 milhões de euros.
No entanto, no Relatório do Orçamento do Estado para 2006,
aparece previsto para este hospital o valor de 1.744,3 milhões de euros.
Quando perguntamos ao ministro da Saúde, aquando do debate do OE2006 na
Assembleia da República, a razão destas diferenças
tão grandes, a resposta que recebemos por escrito foi a seguinte:
no
valor de 1.744,3 milhões de euros, está considerado uma taxa de
inflação anual de 2% (logo se o valor da inflação
for maior, o valor a pagar aos privados terá de ser aumentado), e de uma
taxa de desconto real de 4% (taxa de lucro a preços constantes), o que
significa que terá ainda de ser aumentada para incorporar os aumentos
dos preços. É evidente que se o hospital fosse construído
e gerido por uma entidade pública não haveriam lucros a pagar.
Para além disto tudo, e como consta do Relatório do
Orçamento para 2006, estima-se que as despesas com parcerias
público privadas na área da saúde, até 2019,
custarão ao Orçamento do Estado 4.663 milhões de euros. No
entanto, neste valor não está ainda incluído a maior parte
dos chamados hospitais PPP, cujos custos dos contratos estimamos em mais de
14.600 milhões de euros. Desta forma está-se a hipotecar o
Orçamento do Estado e as gerações futuras, pois
serão estas que terão de pagar estes hospitais geridos e
explorados por grandes grupos privados com fins lucrativos.
A EMPRESARIALIZAÇÃO DOS HOSPITAIS PÚBLICOS, A
GESTÃO ECONOMICISTA DA SAÚDE E O AGRAVAMENTO DO CONFLITO
PÚBLICO PRIVADO
No XII Congresso de Medicina que teve lugar no Porto de 22-24 de Abril, em que
estivemos presentes a convite da Ordem dos Médicos, o próprio
presidente da Entidade Regulador da Saúde, dr. Álvaro dos Santos
Almeida, na intervenção que fez reconheceu que a gestão
empresarial da saúde comportava elevados riscos, tendo apontado
vários, que transcrevemos textualmente dos slides que utilizou para
não sermos acusados de deturpar as suas afirmações.
Assim, começou por afirmar que " a gestão empresarial
potencia desvios ao interesse público, ao focalizar-se nos objectivos de
rentabilidade e sustentabilidade financeira".
Em relação aos profissionais de saúde, enumerou
vários riscos, que são uma consequência daquele tipo de
gestão. Assim, a "flexibilidade na gestão dos recursos
humanos e sistemas de remuneração com base no desempenho"
típica da gestão empresarial comporta os seguintes riscos para os
profissionais de saúde: "(1) Pressionar os profissionais a seguir
os objectivos dos gestores, em detrimento de outros valores; (2)
Avaliação de desempenho focada na eficiência da
aplicação de recursos em detrimento de critérios
clínicos; (3) Redução dos incentivos à
introdução de novas tecnologias ou práticas inovadoras;
(4) Possibilidade de transferências da responsabilidade pelos
incumprimento dos objectivos contratados para os profissionais".
Uma análise que fizemos aos contratos programas dos Hospitais EPE
assinados para 2006, que se encontram disponíveis no sítio web do
Instituto de Gestão Informática e Financeira da Saúde
–
www.igif.min-saude.pt
– mostra que esses contratos são dominados por uma
preocupação economicista da saúde, o que inevitavelmente
determinará perversões com consequências graves na
qualidade do serviço de saúde prestado. Para concluir isso basta
observar o quadro III, que foi construído com dados que retiramos de
cada um dos contratos programa assinados para 2006 pelos Hospitais EPE,
contratos esses imposto pelo Ministério da Saúde,
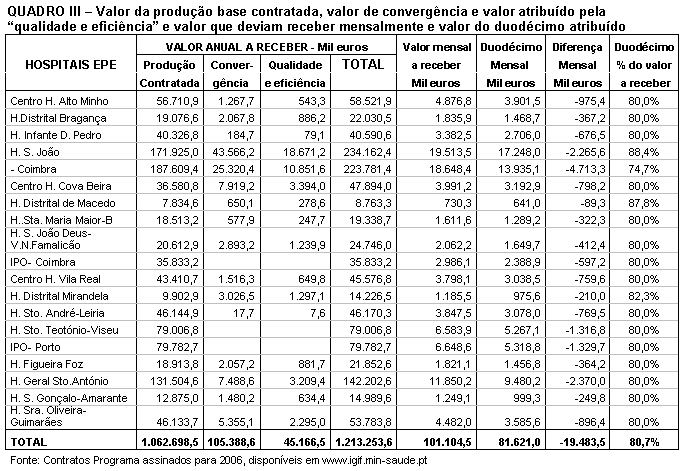
Para se poder compreender os dados do quadro é preciso ter presente o
seguinte. O valor da "produção contratada" corresponde
àquele valor base que o Hospital tem direito a receber se realizar a
totalidade da produção acordada (consultas, internamentos,
hospitais de dia, cirurgias, urgências, etc.). O valor de
"convergência" é um outro valor que o hospital tem o
direito também a receber para o compensar das obrigações
no contexto do SNS, portanto pela prestação de um serviço
público que não realizaria se não tivesse essa
obrigação. Finalmente, o valor de "qualidade e
eficiência" é um valor que cada hospital tem o direito a
receber se respeitar os critérios de eficiência e qualidade
estabelecidos no contrato programa. Na coluna "Total" encontra-se,
por hospital, a soma daqueles três valores anteriores, que é
aquele que cada hospital deveria receber em 2006. Depois dividiu-se o valor
"Total" por 12 meses, obtendo-se assim o valor que cada hospital
devia receber mensalmente para cobrir as despesas que tem. No contrato programa
de cada hospital encontra-se o valor do duodécimo, ou seja, o valor
mensal que cada hospital está a receber efectivamente. E qual é a
conclusão que se tira comparando o duodécimo de cada hospital com
o valor que ele devia receber mensalmente, e que se obtém dividindo a
soma dos valores que cada hospital tem o direito a receber em 2006 por 12
meses? Como mostram os dados da última coluna da direita, os hospitais
EPE estão a receber mensalmente, em média, apenas 80,7% daquilo
que deviam receber.
Por outras palavras, os 19 hospitais EPE constantes do quadro III, estão
a receber mensalmente 81,621 milhões de euros (soma dos seus
duodécimos) quando tinham o direito de receber, como base nos contratos
programas que assinaram, 101,104 milhões de euros (soma do valor da
produção contratada mais o valor de convergência, mais o
valor de qualidade e eficiência dividido por 12 meses), ou seja, menos
19,483 milhões de euros por mês. Isto significa que, para muitos
hospitais o facto de receberem apenas 80,7% do que têm direito a receber
mensalmente, determina que vivam debaixo de ameaça continua do
estrangulamento financeiro, e que os critérios economicistas da
redução a qualquer preço dos custos se sobreponham a
quaisquer critérios de natureza clínica, passando estes
necessariamente para segundo plano, naturalmente com consequências graves
na qualidade do serviço de saúde prestado à
população.
Mas não é apenas a este nível que a gestão
economicista da saúde, que caracteriza a gestão empresarial,
"potencia desvios ao interesse público" como reconheceu o
próprio presidente da Entidade Reguladora da Saúde nomeada pelo
actual governo. O que está a suceder no Hospital de Santa Maria é
mais um exemplo das perversões que este tipo de gestão provoca.
O Hospital de Santa Maria elaborou um "Plano Estratégico para
2006-2008" cuja implementação determinaria
reduções de custos importantes. O investimento necessário
para o implementar foi estimado em 75,6 milhões de euros. Os ganhos
estimados só para o período 2006-2010 atingem 59,7 milhões
de euros. O capital social do hospital permitiria fazer tal investimento. No
entanto, a nova administração do Hospital EPE recusa-se a
fazê-lo por motivos que não explica.
Os 31 hospitais que estão empresarializados, os chamados hospitais EPE,
enfrentam neste momento dificuldades crescentes como consequência do
modelo de gestão que lhes está a ser imposto pelo
Ministério da Saúde. No ano de criação, como
resultado do capital social que lhes foi atribuído, muitos deles
conseguiram fazer alguns investimentos necessários já há
muitos anos, mas que sempre o governo recusara, mas com a sua
transformação em hospitais SA/EPE, e com atribuição
de um pequena dotação de capital, conseguiram finalmente
realizá-los. Mas passado esse período inicial, as
consequências graves da gestão economicista da saúde
dominada pela obsessão da redução do défice
tornaram-se claras, o que terá graves consequências na qualidade
do serviço de saúde prestado à população,
ficando assim também claras as consequências do conflito
público-privado, ou seja, entre o bem público, que é a
saúde, e uma gestão privada da saúde, isto é,
orientada por critérios que são estranhos a um serviço
público de saúde.
Devido já à extensão deste estudo, deixamos para um
outro, a análise daquilo que chamamos sistema público de
saúde orientado pelos princípios da eficácia, da
eficiência e da responsabilização — sistema esse
alternativo
aos sistemas que dominam ou estão em desenvolvimento actualmente no
Serviço Nacional de Saúde, aqui analisados.
09/Abril/2006
[*]
Economista,
edr@mail.telepac.pt
.
Estudo feito com base numa intervenção no
"workshop" Sobre Gestão Hospitalar organizado pelo Sindicato
dos Médicos da Zona Centro em 1 de Abril de 2006 em Coimbra.
Este artigo encontra-se em
http://resistir.info/
.
|


